こんにちは、現役看護師のnurse ojiiiです。
今日は、現場で実際に対応した「大動脈解離」について、僕なりの看護師目線で詳しく解説していきたいと思います。
この記事は、
☆大動脈解離ってどんな病気?
☆ どんな症状が出る?
☆ 原因・リスクは?
☆ 有名人では誰が?
☆ 看護師として伝えたいこと
こういった内容を知りたい方のために書いています。
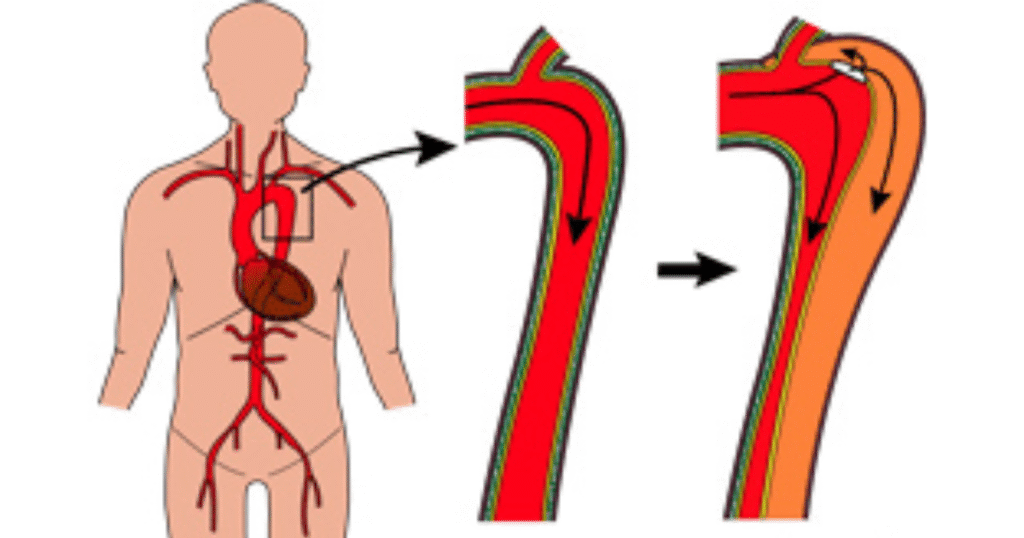
■大動脈解離とは?
まず、大動脈解離(だいどうみゃくかいり)とは、大動脈の内膜が裂け、血液が壁の層に入り込むことで、命に関わる重大な疾患です。ちなみに、大動脈とは全身に血液を送り込む、心臓の機能として一番大事な役割としている血管です。
裂けた部分から血流が偽腔(本来の血管の外)に入り込み、血流が正常に流れなくなることで、さまざまな臓器に障害が出たり、大動脈が破裂したりする危険があります。
■症状は?“裂けるような激痛”が特徴
典型的な症状は以下のとおりです:
- 突然の激しい胸痛や背中の痛み
→「裂けるような」「ナイフで刺されたような」痛みと表現されることも。 - 呼吸困難、冷や汗、吐き気
- 意識消失や失神
- 脳の血流が障害されると片麻痺や言語障害
僕が実際に対応した患者さんも、背中を押さえながら「何かがおかしい」と訴えていました。すぐに緊急対応に入り、CT検査へ。気を付けてほしいのが、たまーに自覚症状がない人がいます。
判断のスピード=命を救う鍵です。
■原因とリスク要因
大動脈解離の主な原因は以下のとおり:
- 高血圧(最も大きなリスク)
- 動脈硬化
- 加齢(特に60代以降)
- 喫煙・肥満など生活習慣
- 遺伝性疾患(マルファン症候群など)
- 胸部への外傷や、激しい運動・ストレス
血管は、年齢や生活習慣で徐々に脆くなります。
そこに高い血圧がかかることで、ある日突然「裂ける」ように破れてしまうのです。
■加藤茶さんも発症していた
あの加藤茶さんも、2006年と2008年に大動脈解離を発症しています。
1回目のときは緊急手術で人工血管を挿入し、無事回復。
しかしその後の生活習慣(高脂肪な食事など)もあって、再発。再び10時間に及ぶ手術を受けたそうです。
このエピソードから学べるのは、
★ 手術後も生活習慣を見直さなければ再発リスクは高い
★ 継続的なフォローと自己管理が必要
ということです。
■看護師として伝えたいこと
大動脈解離は、初期対応が生死を分けます。
そして、術後の看護や生活支援も非常に重要です。
🔹 現場で大切にしていること:
- 痛みの訴えは絶対に見逃さない
→「痛みが急に変わった」「背中に抜ける痛み」と言われたら即対応。これはいわゆる放散痛というものです。 - 血圧コントロールの徹底
→術後も、降圧薬の管理・服薬指導・生活指導は欠かせません。 - 精神的ケアも大切に
→突然の病気で不安が強い方には、丁寧な説明と安心できる関わりが必要。ストレスも、心疾患にいい影響はないので、精神的なケアも大事になってきます。
■まとめ:知ってほしい、大動脈解離の怖さと予防法
| 項目 | 内容 |
|---|---|
| 病名 | 大動脈解離 |
| 特徴 | 大動脈内膜が裂ける → 命に関わる |
| 症状 | 胸・背中の激痛、失神、呼吸困難など |
| 原因 | 高血圧・動脈硬化・遺伝・生活習慣など |
| 有名人 | 加藤茶さん(2006年・2008年に発症) |
| 看護のポイント | 初期対応・血圧管理・再発予防の支援 |
■さいごに
「突然倒れた」「激痛で救急搬送された」
――そんなとき、迅速に動けるかどうかが命の分かれ目です。
そして、再発を防ぐには、看護師や医療者の継続的な関わり、そして患者さん自身の意識が欠かせません。
命を救う知識と経験を、これからもブログを通して発信していきます。
そして、何かおかしいなと思うときは、すぐに救急車を呼んで、できるだけ早い対応が必要となってくるので、是非参考にしてください。
本日も読んでいただきありがとうございます。
また、書いてほしい内容などありましたら、是非コメントにお願いします。
それじゃあさようならー
コメント